导语:CAR-T疗法就是嵌合抗原受体T细胞免疫疗法,英文全称ChimericAntigen Receptor T-Cell Immunotherapy。CAR-T疗法就是嵌合抗原受体T细胞免疫疗法,英文全称ChimericAntigen Receptor T-Cell Immunotherapy。其中T淋巴细(Tlymphocyte)简称T细胞,是由来源于骨髓的淋巴干细胞,在胸腺中分化、发育成熟后,通过淋巴和血液循环而分布到全身的免疫器官和组织中发挥免疫功能。而CAR(肿瘤嵌合抗原受体),将T细胞与CAR结合,即CAR-T细胞,利用其“定位导航装置”CAR,专门识别体内肿瘤细胞,快速地杀灭肿瘤细胞,从而达到治疗恶性肿瘤的目的。
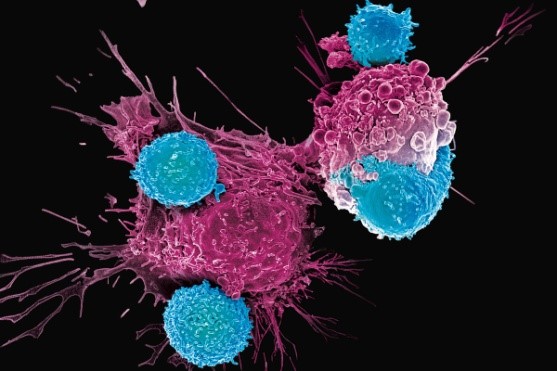
正在进行“战斗”的CAR-T细胞
由于CAR-T能够定向治疗疾病,又被称作给患者“活的药”。目前CAR-T治疗只是用于少量临床实验和晚期血癌的患者治疗。由于其它的治疗方案都已经没有办法时,CAR-T的显著效果这都引起研发人员和公众的关注,这些患者中包括成人和孩子。2017年,CAR-T治疗被美国FDA批准应用于孩子急性淋巴细胞白血病和成人晚期细胞癌。由于T细胞采取患者本身体内,不会产生免疫系统的抗性,因此帮忙患者进行治疗疾病。
CAR-T治疗流程
标准的CAR-T治疗流程主要分为以下七个步骤进行(整个疗程持续5周左右):
1.评估病人是否符合CAR-T治疗的适应症
2.分离T细胞:通过外周血血细胞分离机从肿瘤病人血液中分离出单个核细胞,进一步纯化T细胞。
3.改造T细胞:用基因工程技术,把一个含有能识别肿瘤细胞且激活T细胞的嵌合抗原受体的病毒载体转入T细胞,即把T细胞改造成CAR-T细胞。
4.扩增CAR-T细胞:在体外培养以大量扩增CAR-T细胞。一般一个病人需要几千万,乃至几亿个CAR-T细胞,体重越大,需要细胞越多。
5.CAR-T细胞回输入人体:把扩增好的CAR-T细胞通过静脉回输到病人体内,开始进行肿瘤细胞免疫治疗。
6.监控反应:严密监护病人身体反应,尤其是细胞输入体内后一至两周内可能发生剧烈不良反应。
7.评估治疗效果:多在回输CAR-T细胞后第15天和第30天评估对原发病的治疗效果。
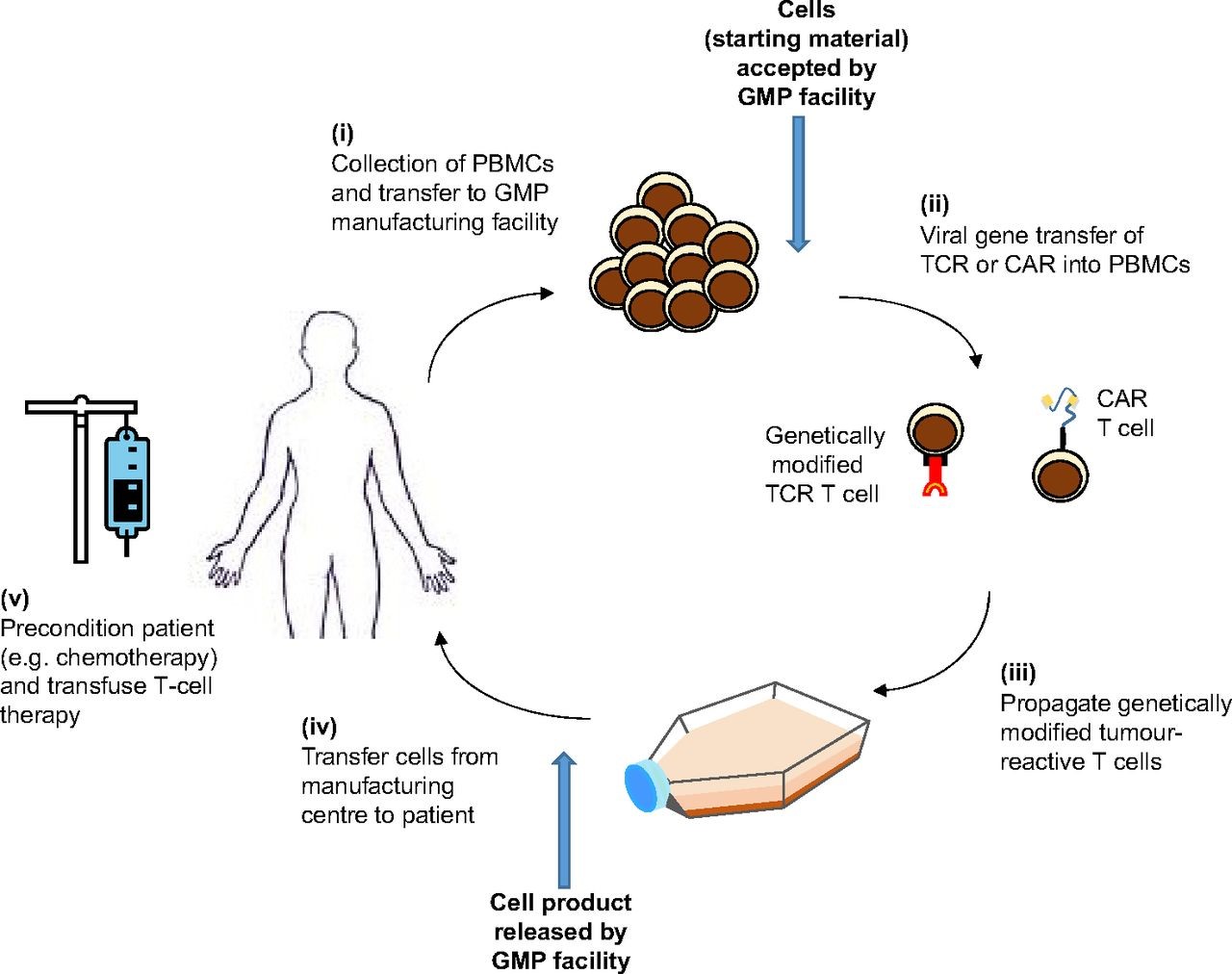
目前研究学者正在为其他类型的CAR-T治疗,即通用型CAR-T细胞。在采集过程中,T细胞不是来自患者,而是取自已经治愈的患者体内。这样就不用针对每个病例,而单独进行培养各自的CAR-T细胞。通用型CAR-T疗法则可以对异体T细胞进行提前制备,随/时提供给患者。此外,它也不受患者自身T细胞质量的影响。但它还是一个新兴领域,人们对CAR-T细胞治疗的科学认识尚有许多需要解决的问题。
相关操作
1、血液中的白细胞有五种,按照体积从小到大是:淋巴细胞,嗜碱性粒细胞,嗜中性粒细胞,嗜酸性粒细胞和单核细胞。然后采用连续或者半连续的密度梯度离心的方法,再经过磁珠法进行细胞富集。

程序控制离心机
2、通过分子生物学操作,让质粒携带CAR基因,大量扩增质粒的目的是扩增CAR基因,用于转导使用。其中质粒是细菌、放线菌等生物中染色体(或拟核)以外的DNA分子,存在于细胞质中(但酵母除外,酵母的2 μm质粒存在于细胞核中),具有自主复制能力,使其在子代细胞中也能保持恒定的拷贝数,并表达所携带的遗传信息,是闭合环状的双链DNA分子。

恒温振荡培养箱
3.用贴壁细胞和悬浮细胞培养,通过病毒转染细胞的方法生产目的病毒。

滚瓶培养用于贴壁细胞培养

培养箱用于悬浮细胞培养
Copyright © 2025 北京桑翌实验仪器研究所 京ICP备17022874号-5 京公网安备 11010502047773号支持
京公网安备 11010502047773号支持